Osteoporose? Was Sie wissen sollten.
Nach Expertenschätzungen sind allein in Deutschland mehr als 6 Millionen Menschen an Osteoporose erkrankt – mit steigender Tendenz. Laut WHO wird sich die Zahl der von dieser chronischen Knochenkrankheit Betroffenen weltweit in zwanzig Jahren verdoppeln.
Die wichtigste Botschaft gleich vorne weg: Man kann Osteoporose nicht nur vorbeugen, sondern sie lässt sich auch aufhalten und die Festigkeit der Knochen kann wieder aufgebaut werden. Mit der richtigen Behandlung und der notwendigen Eigenverantwortung können Millionen Betroffene zuversichtlich in die Zukunft blicken.
Was genau ist Osteoporose?
Fast jeder hat schon einmal den Begriff Osteoporose gehört und die meisten wissen, dass es sich dabei um eine Knochenerkrankung handelt. Aber was passiert genau im Körper, wenn jemand an Osteoporose leidet? Meistens stellt man sich unter Knochen statische, starre Gebilde vor. Das Gegenteil trifft aber eher zu: Damit die Knochen sich optimal auf die unterschiedlichsten Anforderungen und die tägliche Schwerstarbeit einstellen können, muss in ihrem Inneren ein perfekt aufeinander abgestimmtes Zusammenspiel zwischen Knochen aufbauenden und Knochen abbauenden Zellen stattfinden. Genau dieses Zusammenspiel ist bei der Osteoporose empfindlich gestört.

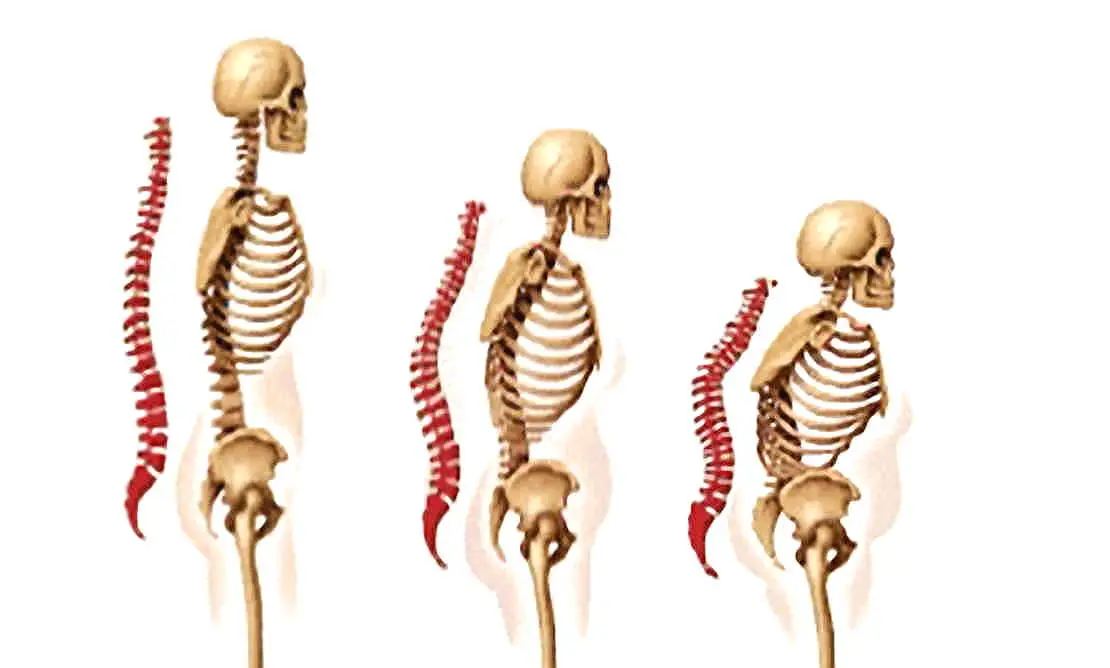
Ein deutliches Zeichen einer manifesten Osteoporose ist der sogenannte Witwenbuckel - eine Verkrümmung der Wirbelsäule, hervorgerufen durch Sinterungen der Wirbelkörper (Zusammensacken) oder Kompressionsfrakturen (Einbrüche durch Druckeinwirkung) (Bildquelle: 3x Skelett - Procter & Gamble (2008)
Mehr zum Thema » Knochendichtemessung
Osteoporose kann jeden treffen
Noch immer glauben viele, besonders auch Männer, dass Osteoporose eine seltene Erkrankung ist. Damit liegen sie falsch, denn gut 6 Millionen Menschen sind bereits am Knochenschwund erkrankt, wobei die Tendenz steigt. Schätzungsweise 30 Prozent aller Frauen und 20 Prozent aller Männer erkranken an Osteoporose. Höchste Zeit, aktiv gegenzusteuern: Die Risikofaktoren sind weitgehend identifiziert, so dass jeder vorbeugende Maßnahmen ergreifen kann. Damit lässt sich die Wahrscheinlichkeit einer Erkrankung deutlich verringern. Wichtig ist, die Risiken besser einschätzen zu lernen. Bei der Entstehung der Osteoporose spielen Alter, Geschlecht und Veranlagung eine große Rolle. Dazu kommen bestimmte Lebensweisen und Erkrankungen, die den Knochenschwund auslösen bzw. verstärken können. Die wichtigsten Risikofaktoren sind:
Beinflussbare Risikofaktoren
● Bewegungsmangel
● Ernährungsmangel
● Östrogenmangel
● Alkohol, Koffein, Nikotin
● bestimmte Medikamente (Kortison)
Unbeeinflussbare Faktoren
● Alter
● Geschlecht
Beschwerdefrei - bis zum ersten Bruch
Häufig wird eine Osteoporose erst diagnostiziert, wenn es für vorbeugende Maßnahmen schon zu spät ist: Nach dem ersten Bruch. Es tut nicht weh, wenn sich die Knochensubstanz verringert. Schmerzhaft wird es erst, wenn sich mit fortgeschrittenem Knochenschwund auch die ersten Frakturen einstellen. Und selbst dann wird nicht immer eine Osteoporose als Ursache erkannt. Immer noch viel zu häufig werden nur die Symptome behandelt – und nicht die eigentliche Krankheit. Millionen Menschen müssen täglich starke Schmerzen ertragen, nur weil ihre Osteoporose nicht entdeckt oder nicht richtig therapiert wird. Hatten Sie bereits einen oder mehrere Knochenbrüche – auch aus scheinbar geringem Anlass? Dann sollten Sie unbedingt Ihren Arzt darauf hinweisen und eine Knochendichtemessung vornehmen lassen.

Die Knochenqualität der Röhrenknochen wird u.a. bestimmt durch die Vernetzung und durch die Dichte der Anzahl und Größe der feinen Knochenbälkchen (Trabekel). Wie viele dieser Trabekel existieren und wie diese Trabekel miteinander verbunden sind, macht die Tragkraft des Knochengewebes aus. (Bildquelle: fotolia Hüfte-Anatomie 38522828 | Urheber: ag visuell & OSD eigene Bilddaten, erstellt OSD)
Bei der fortgeschrittenen Osteoporose sind die Knochen bereits so porös, dass auch kleinste Belastungen schlimme Folgen haben können. Schon das Heben einer Tasche, das Umdrehen im Bett, ein leichtes Stolpern oder sogar Husten kann zu einer Wirbel- oder Knochenfraktur führen. Das erklärt auch die hohe Rate an Oberschenkelhalsbrüchen bei älteren Menschen aus scheinbar geringem Anlass. Mit dem ersten Bruch steigt auch die seelische Belastung. Schmerzen werden zum Dauerzustand, die Angst vor weiteren Frakturen wird zum Dauerbegleiter, Selbstvertrauen und Selbständigkeit bleiben auf der Strecke und der Weg ins Pflegeheim ist vorgezeichnet. Wir wollen hier die Folgen der Osteoporose nicht dramatisieren, denn moderne Therapiemöglichkeiten haben der Krankheit viel von ihrem Schrecken genommen. Doch sollte der Knochenschwund so früh wie möglich erkannt und behandelt werden. Wenn Sie unsicher sind oder Verdachtsmomente bestehen, sollten Sie unbedingt sofort mit Ihrem Arzt sprechen.
Osteoporose: Erkennen und Behandeln
Liegen bei Ihnen Risikofaktoren vor oder ist bereits eine Osteoporose festgestellt worden, ohne dass Sie ausreichend therapiert werden, dann sollten Sie unbedingt einen Facharzt aufsuchen. Wirksame therapeutische Maßnahmen können erst ergriffen werden, wenn eine Knochendichtemessung Klarheit darüber gebracht hat, ob und wie geschwächt Ihre Knochen sind. Die Knochendichtemessung ist schnell und gesundheitlich unbedenklich durchzuführen. Allerdings wird sie von den Kassen völlig unsinnig erst nach (!) einem Knochenbruch bezahlt. Der beste Schutz vor Osteoporose ist immer noch eine gesunde Lebensweise, die zumindest die beeinflussbaren Risikofaktoren vermeidet.
So senken Sie ihr Osteoporose-Risiko
Sind Sie gut zu Ihren Knochen, denn die sollen Sie ein Leben lang tragen. Was Sie vorbeugend tun können:
Knochen brauchen Kalzium
Normalerweise sollten täglich etwa 1000 mg Kalzium, nach der Menopause auch mehr aufgenommen werden. Dieses Mineral findet sich in vielen Lebensmitteln. An erster Stelle werden als Kalziumlieferanten immer Milchprodukte genannt. Man sollte jedoch nicht vergessen, dass ein hoher Eiweißanteil in der Nahrung zu Kalziumverlusten führt. Der häufige Verzehr von tierischen Eiweißen durch Milchprodukte, Eier und Fleisch führt zu einer chronischen Übersäuerung des Organismus. Deshalb ist es fraglich, ob die mit einem hervorragenden Image versehenen Milchprodukte wirklich gesundheitlich zuträgliche und optimale Kalziumlieferanten sind.
Kalziumlieferanten mit besserer Bioverwertbarkeit sind Sojaprodukte, Kohlarten oder auch Kalzium haltige Mineralwässer. Hüten muss man sich besonders vor dem Kalziumräuber Phosphat. Ihn findet man besonders in Wurstwaren, in Cola-Getränken oder in Konservierungsstoffe von Fertiggerichten.
Knochen brauchen Vitamin D
Der Körper benötigt Vitamin D, damit das Kalzium aus dem Darm ins Blut aufgenommen und in den Knochen eingebaut werden kann. Vitamin D spielt aber auch eine große Rolle bei der Sturzprophylaxe, weil ein Mangel die Sturzneigung fördert. Vitamin D wird teilweise vom Körper selbst über die Haut bei Sonnenbestrahlung gebildet. In unseren Breitengraden ist diese Quelle jedoch besonders im Herbst und Winter nicht ausreichend und auch im Sommer ist die direkte Sonnenbestrahlung wegen der möglichen Hautschädigung nicht unbedingt zu empfehlen. Am einfachsten und kontrolliert gelingt die Kalzium- und Vitamin-D-Einnahme mit so genannten Kombinationspräparaten. Achten Sie darauf, dass solche Präparate speziell für die Vorbeugung und auch als Basisversorgung bei der Therapie der Osteoporose einen Anteil von jeweils 1000 mg Kalzium und 1000 I.E. Vitamin D enthalten.
Knochen brauchen Bewegung
Ausreichend Bewegung versetzt die Knochen in die Lage, optimal Kalzium einzulagern. Sportliche Aktivität fördert den Knochenstoffwechsel und Kalzium kann in den Knochen eingebaut werden. Sie sollten aber darauf achten, dass Sie Sportarten wählen, die Druck auf den Knochen ausüben: leichte Gymnastik, Nordic Walking, Langlaufen, Radfahren oder auch Reiten, weil nur durch Belastung die Knochen aufbauenden Zellen aktiviert werden. Schwimmen ist zwar gut für die Ausdauer und das Herz und Kreislaufsystem, schont Bänder und Gelenke, belastet aber die Knochen nicht, so dass Schwimmen als Prophylaxe und zur Unterstützung der Osteoporose-Therapie weniger geeignet ist.
Medikamente und Therapiemethoden
Trotz aller Fortschritte ist Deutschland in Bezug auf die Osteoporose-Behandlung noch immer ein Entwicklungsland. Nur gut 20 Prozent aller Patienten mit Knochenschwund erhalten derzeit eine adäquate Therapie. Und rund die Hälfte leidet trotz Behandlung an chronischen Schmerzen.
Basistherapie: Kalzium und Vitamin D stellen die unverzichtbare Basistherapie bei Osteoporose dar. Auch bei einer Behandlung mit Bisphosphonaten sollte die Basistherapie unbedingt weitergeführt werden, denn sie schafft die Voraussetzungen für einen optimalen Einsatz der Bisphosphonate.
Bisphosphonate: Die Wirkstoffe (Alendronat, Risedronat oder Etidronat) sind in der Lage, den Knochenabbau aufzuhalten. Dadurch lässt sich die Balance zwischen Knochenaufbau und -abbau wieder herstellen und der Knochen kann gefestigt werden. Dies senkt das Risiko von Knochenbrüchen erheblich. Alendronat ist auch zur Behandlung des Osteoporose des Mannes zugelassen.
SERMs: Die selektiven Östrogen-Rezeptor- Modulatoren (Raloxifen) wirken ähnlich wie Östrogen, ohne jedoch negativ in den Hormonhaushalt einzugreifen. Die SERMs bieten sogar einen Schutz vor einer bestimmten Form von Brustkrebs. In Bezug auf das Skelettsystem hemmen sie ebenfalls den Knochenabbau und erhöhen so die Knochendichte.
Teriparatid-Parathormon: Dieses biotechnologisch hergestellte Teilstück des körpereigenen Parathormons regt den Knochenstoffwechsel an und ist in der Lage, neuen belastbaren Knochen zu bilden. Das Medikament wird als Injektion mit einem "Pen" vom Patienten selbst unter die Haut von Bauch oder Oberschenkel gespritzt.
(Anmerkung d. Red.: Denosumab (Prolia) wurde erst kürzlich zur Osteoporose-Therapie zugelassen - siehe Seite Medikamente)
Und zum Abschluss noch eine große Bitte
Machen Sie keine großen Pläne für die Zukunft oder schieben Sie den notwendigen Gang zum Arzt auf die lange Bank. Fangen Sie heute noch konsequent mit der Behandlung der Osteoporose an. Ihre 220 Knochen danken es Ihnen.

